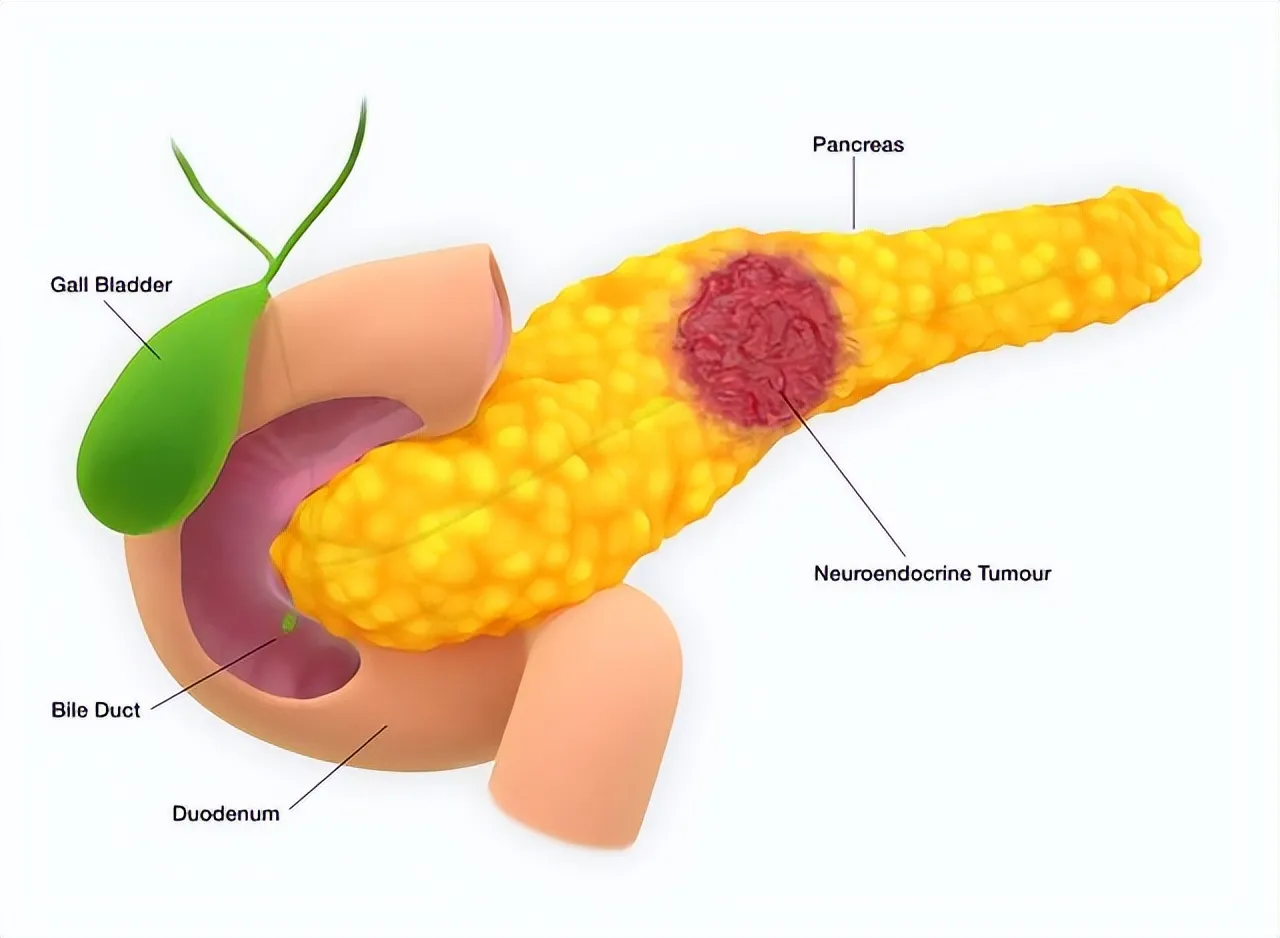
胰腺癌之所以让人害怕,不是因为疼得厉害,而是它常常“没动静”。不少人最早只觉得上腹不舒服、吃不下、体重掉得快,等到 黄疸、尿色变深、皮肤发痒 才来就诊,往往病程已经走了一段。

它的隐匿性强,进展偏快,还容易合并营养下降、胆道感染、血糖波动等问题,出现这些信号时,越早去消化科或肝胆胰外科评估越好。
临床上常见的误区是把它当成胃病、胆囊问题、肝炎来拖。胰腺位于腹腔深部,早期病灶对外界刺激反应不典型,疼也未必在“正中间”。
有的人表现成背痛、肩胛间隐痛,有的人只是乏力、厌油。别小看这种“说不清的难受”,尤其是持续两周以上、越来越重的那种。

如果非要抓住一个最值得警惕的线索,那就是无缘无故的消瘦。吃得差是一方面,更关键的是胰腺参与消化,分泌的消化酶不足时,脂肪吸收变差,容易出现大便黏腻、漂浮、冲不干净。再叠加肿瘤对代谢的影响,体重就可能掉得很明显,这类变化在门诊常被当作“最近忙、压力大”。
另一条容易被忽略的线索是血糖。临床观察到,一部分人会在短时间内出现 新发糖尿病或原有血糖突然难控,尤其是中老年人,近期又伴随体重下降、食欲变差时,更需要把胰腺问题纳入鉴别,而不是只盯着降糖数字。血糖异常并不等于胰腺癌,但它可能是一个“提前响的铃”。

黄疸是比较典型却往往偏晚的表现。胰头部位的病变可能压迫胆管,胆汁排出受阻,就出现眼白发黄、皮肤发黄、尿色像浓茶,甚至夜里痒得睡不着。这里要记住一点:无痛性黄疸更需要排除肿瘤性原因,别只靠保肝、退黄一拖再拖。
为什么近些年大家感觉“走得快”的患者变多?一方面是人口老龄化、代谢问题更常见,另一方面是早筛意识不足,症状又不典型。

还有个现实因素是,很多人把体检当成“做过就行”,只关注肝肾功能、血脂血糖,却忽略了针对胰腺风险的评估路径。胰腺并不是常规体检里“顺带一看”就能看清的器官。
风险因素并不是玄学,更多和生活方式、代谢状态有关。长期吸烟、重度饮酒、慢性胰腺炎、肥胖、长期高脂饮食、家族聚集性等,都可能让风险上升。这里不强调“谁一定会得”,而是提醒:当风险叠加时,身体给的细小提示更值得认真对待。
说到就诊,别等到痛得受不了才去。上腹持续不适、进行性消瘦、黄疸、反复胰腺炎样发作、粪便明显油腻、近期血糖异常等,都建议尽快就医。医生会根据情况做血液检查、影像评估等综合判断。重点在于:胰腺癌的诊断依赖规范评估,单靠某一项检查很难“一锤定音”。
很多家庭会问,能不能靠“清淡点、喝点汤”把问题压下去。现实是,拖延往往让可控变成不可控。真正有意义的,是把高风险人群尽早纳入观察,把异常信号尽早弄清。你越早进入正确路径,选择空间通常越大,身体也更扛得住后续的处理。

接下来讲医生常说的“牢记四不吃”,不是为了制造焦虑,而是为了把风险降到更低。
第一不吃是长期高温油炸、反复使用油的食物。这类食物容易造成消化负担,且与代谢炎症状态相关联。减少煎炸、尤其是反复炸的食物,有助于降低胰腺长期刺激,对胆胰系统都更友好。
第二不吃是腌制、熏烤、重度加工肉类这类“口重”的东西。它们往往盐分高、添加物多,长期摄入与消化道肿瘤风险的关联在多项研究中被反复提及。不是说一口都不能碰,而是别把它当成日常主菜,尤其是本身就有慢性消化系统问题的人。

第三不吃是长期高糖高脂的组合型零食和甜饮。很多人觉得“我不胖,没事”,但胰腺要同时应对血糖波动和脂肪代谢压力,时间久了,代谢炎症状态更容易堆积。控制含糖饮料与高糖点心频率,有助于减少胰岛负担,对血糖稳定也更现实。
第四不吃是大量饮酒,尤其是空腹饮酒、猛饮。酒精与胰腺炎的关系在临床非常明确,反复胰腺炎本身又会让胰腺结构受损。这里的提醒很直白:能少就少,能停更好。反复胰腺炎史的人群,更要把酒精当成高风险触发因素。

再说“三不做”,同样是从临床最常见的坑里总结出来的。
第一不做是把症状硬扛。上腹不适、背痛、厌油、恶心并不少见,但“持续存在、逐渐加重、伴随消瘦或黄疸”的组合,就不属于硬扛能过去的小问题。出现进行性消瘦合并消化不良时,建议尽快就医排查,别自我诊断。

第二不做是用止痛、抑酸、助消化之类的对症方式长期“压着”,导致真正的线索被掩盖。短期在医生指导下对症处理可以,但如果吃了药只是暂时好一点,停了又反复,而且趋势越来越重,就该换思路。症状反复且加重时,靠对症药“续命式缓解”容易耽误窗口期。
第三不做是忽视体检里的“小异常”。比如肝胆指标波动、胆管轻度扩张、血糖突然变差、脂肪肝合并明显消瘦等,这些单看都不吓人,放在一起就值得进一步评估。体检不是打卡,关键在“变化趋势”和“组合信号”。体检指标的动态变化比一次结果更有临床意义。

有人会问,那我能做点什么更具体、更落地?抓两件事就行:
一是把体重和腰围当作硬指标管理,别等到衣服突然变大才后知后觉;
二是把烟和酒的风险真正当回事,尤其是同时存在血糖问题、脂肪肝或慢性胰腺炎史的人群。
生活方式的调整不靠“毅力鸡汤”,靠可执行的替代策略,比如减少外卖油炸频次、把甜饮换成无糖饮品、固定每周几天不饮酒。

对家属来说,最重要的是理解胰腺癌的“隐”。你越是等到人黄了、瘦了、疼得厉害才去医院,往往越被动。早点把疑点说清楚,让医生去做专业判断,反而更踏实。别把看病当成“找个结论”,更像是把风险从模糊变成清晰,再决定下一步怎么走。
医学的发展确实在进步,但胰腺癌依然提醒我们一件事:人体最难对付的,不是轰轰烈烈的急症,而是长期被忽略的小变化。愿每个人都能对身体的“低声提醒”更敏感一些,也愿我们把恐惧换成行动,把拖延换成更早的评估与更稳的生活方式。
参考文献
中华医学会外科学分会胰腺外科学组胰腺癌诊疗指南二零二二年版中华外科杂志二零二二年
国家卫生健康委员会胰腺癌诊疗规范二零二二年版
中华医学会消化病学分会中国慢性胰腺炎诊治共识意见二零二四年中华消化杂志二零二四年
本文内容均是根据权威医学资料结合个人观点撰写的原创内容,意在科普健康知识请知悉;如有身体不适请咨询专业医生。